Нефрит почек: что это такое, симптомы, лечение болезни
Содержание
- Основы классификации
- Как происходит инфицирование почки?
- Что представляет собой гломерулонефрит?
- Что используют в диагностике?
- Как проводят лечение нефрита?
- Видео по теме
Латинское наименование воспаления почек (нефрит) позволяет включить в термин и локализацию, и характер патологии. Поэтому в медицине до сих пор применяются особые названия болезней. Термин «нефрит почек» используется людьми далекими от здравоохранения. По сути, он ошибочен, нефрита другого органа быть не может, добавление «почек» – лишнее.
Нефриты разного вида составляют до 70% всей почечной патологии. Болеют в детском и взрослом возрасте. Патология опасна своими осложнениями, развитием хронической почечной недостаточности, симптоматической гипертензии.
Разные виды нефрита обусловлены возможностью выборочного воспалительного процесса в паренхиме почки и чашечно-лоханочном аппарате.
Основы классификации
Наиболее распространенная болезнь почек – пиелонефрит, который занимает в структуре 65-70%. Этот вариант представляет воспаление эпителия чашечек и лоханок.
Гломерулонефрит – составляет всего 1%, но заслуживает внимания из-за тяжести повреждения почек и внутренних органов. Он вызван воспалением находящихся в паренхиме клубочков и начальных отделов канальцев.
Аналогичный патогенетический подход к определению видов привел к выделению в особые редкие формы:
- интерстициального нефрита – локализуется в интерстиции между канальцами и клубочками;
- шунтового – антитела блокируют клубочки.
В зависимости от предшествующего состояния пациента выделяют:
- первичное воспаление – если ранее человек был совершенно здоров (80% всех нефритов);
- вторичное – проявляется как осложнение другого заболевания (сахарного диабета, миеломной болезни, красной волчанки), здесь значительную роль играет нарушенный иммунитет.
Нефрит – заболевание почек воспалительной природы по клиническому течению различается на формы:
- острую;
- хроническую.
В зависимости от вовлечения почек нефрит может быть:
- односторонним, поражающим только левую или правую почку (наиболее характерно для пиелонефрита);
- двусторонним.
Существует мнение о необходимости добавления к классификации:
- перинефрита – распространение воспалительного процесса на фиброзную капсулу;
- паранефрита – переход на окружающую жировую клетчатку.
Подробнее о перинефрите и паранефрите читайте здесь.
Как происходит инфицирование почки?
Особенностью поражения почек при пиелонефрите является начало воспаления с эпителия чашечно-лоханочного аппарата (уротелия). Инфицирование в основном происходит урогенным путем из нижних отделов мочевых путей (мочевого пузыря, мочеточников) при цистите с помощью рефлюксного обратного заброса мочи с бактериями.
Только в 5% случаев допускается распространение инфекции по крови из отдаленных хронических очагов (гайморовых пазух, аденоидов, небных миндалин, кариозных зубов). У женщин таким местом могут быть воспаленные придатки, хронический кольпит. У мужчин – простатит.
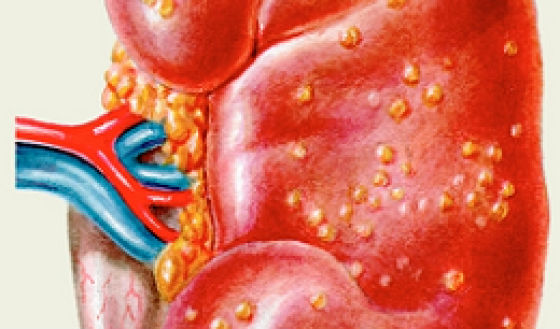
Мелкие гнойнички располагаются под капсулой и в воротах почки при остром пиелонефрите
Частота распространения пиелонефрита, по статистическим данным, наибольшая среди молодых женщин, девочек. У взрослых болезнь обнаруживается у каждого сотого человека, а у детей в 2 раза чаще. Врачи считают, что имеет место недовыявление пиелонефрита в связи с его скрытым течением.
Максимальный риск заражения у женщин возникает:
- в период новорожденности, если во время родов родовые пути матери инфицированы;
- у девушек при дефлорации из-за заражения микроорганизмами полового партнера;
- в состоянии беременности – гормональные изменения и сдавление мочевого пузыря способствуют застою мочи.
Для мужчин важными факторами являются:
- наличие врожденных аномалий строения мочеполовых органов (фимоз у мальчиков, нарушение расположения почек, сужение и перекрут мочеточников);
- простатит;
- аденома простаты;
- мочекаменная болезнь.
Кто рискует заболеть пиелонефритом?
Группа риска включает людей:
- с сужениями мочевыделительных путей любого генеза (врожденным, приобретенным в результате травмы), они сопровождаются ростом объема остаточной мочи в пузыре;
- после оперативных вмешательств, инструментальных методов обследования, связанных с установкой катетера, введением цистоскопа;
- больных сахарным диабетом, заболевание приводит к нарушению функционирования мочевого пузыря, поражению его нервных окончаний;
- после операции трансплантации органов, больных аутоиммунными заболеваниями, которым приходится длительно принимать препараты, подавляющие иммунную реакцию отторжения.
Вторичный пиелонефрит возникает при:
- сниженном иммунном статусе;
- отравлениях бытовыми и промышленными ядовитыми веществами;
- хроническом алкоголизме, наркомании;
- наличии в организме незалеченных очагов хронической инфекции;
- туберкулезе легких;
- травматическом повреждении спинного мозга.
Чем вызывается пиелонефрит?
Причиной пиелонефрита чаще всего являются инфекционные возбудители. При этом у 66% пациентов при бак обследовании находят сразу 2 и более вида (кишечная палочка + протей, клебсиелла, стафилококк, реже грибы рода Кандида).
Максимальной патогенностью обладает кишечная палочка. Она располагается рядом в кишечнике, способна прилипать к стенке мочевого пузыря.

Кишечная палочка обнаруживается в 80% случаев пиелонефрита
Непосредственную активацию процесс в почках получает после переохлаждения, перенесенного гриппа или ОРВИ.
Как протекает острый и хронический пиелонефрит?
Выраженность симптоматики при острой форме пиелонефрита зависит от предшествующего состояния организма:
- если болезнь возникает как первичный процесс у ранее здорового человека, то сильный иммунитет дает бурную реакцию, выраженные общие симптомы интоксикации;
- при вторичном поражении – клинические признаки локализуются в области почек, менее яркие, но отличаются упорством и длительностью.
В первом случае, симптомы появляются спустя 2-4 недели после перенесенной ангины, мастита, гнойного воспаления кожи. Заболевание развивается настолько внезапно, что пациент может указать дату.
Основные признаки:
- температура растет до высокого уровня, сопровождается ознобом, при снижении – обильным потовыделением;
- головные боли, тошнота и рвота тем выраженнее, чем сильнее интоксикация;
- сначала на боли в пояснице не обращают внимания, они несильные тупые, скрываются за общей тяжестью состояния, становятся более значительными на третий день болезни.
Боли чаще всего односторонние, усиливаются при движении, могут отдаваться в переднюю стенку живота и паховую область. Дизурии нет. Малое выделение мочи связано с потерей жидкости при потоотделении. В случаях вирусного пиелонефрита в моче появляется кровь.
Симптомы нефрита при вторичном воспалении отличаются более явными местными проявлениями и проявлением симптоматики:
- боли в пояснице беспокоят постоянно, достаточно интенсивны, не изменяют локализацию;
- пациент жалуется на сильную слабость;
- сухость во рту и чувство жажды;
- дизурические явления в классическом наборе (рези при мочеиспускании, частые позывы);
- повышается артериальное давление, при этом беспокоят головные боли, приступы сердцебиения, боли в области сердца колющего характера.
Возможно развитие симптомов после приступа почечной колики.
С помощью умелой пальпации можно определить увеличение и уплотнение почки
При хроническом пиелонефрите все проявления зависят от фазы заболевания и формы.
Скрытое течение сложно заметить, у пациента возможны непостоянно:
- неясные периоды повышения температуры до уровня не более 38 градусов;
- чувство познабливания;
- снижение аппетита и появление неприятного привкуса пищи;
- общая слабость;
- ломота и «зябкость» в пояснице.
Заподозрить пиелонефрит в этой стадии практически невозможно. Все симптомы не имеют характерных признаков, указывающих на почки. Воспалительный процесс протекает хоть и вяло, но захватывает все новые участки уротелия.
Активная фаза отличается ярко выраженными симптомами, как при остром пиелонефрите. Проявляется дизурия, у 25% пациентов повышается артериальное давление.
После активного периода воспаление переходит в фазу ремиссии. Длительность зависит от:
- одно- или двустороннего поражения почек;
- имеющегося препятствия к оттоку мочи;
- тяжести сопутствующих заболеваний;
- проводимой терапии.
Что происходит с почками при пиелонефрите?
По виду воспаления в почках при остром пиелонефрите возможно:
- Серозное – более благоприятное по характеру остаточных явлений, выражается в инфильтрации очагового характера вокруг сосудов, весь орган увеличивается в объеме за счет отечности. Гистология тканей показывает, что такой очаговый нефрит чередуется со здоровыми тканями. Воспаление может переходить на околопочечную клетчатку.
- Гнойное – более тяжелое по степени распространения и последствиям.
Различают 3 подвида:
- апостематозный (гнойничковый) пиелонефрит;
- солитарный карбункул – представлен сливающимися гнойными очагами;
- абсцесс почки – воспаление, поражающее большой объем ткани, приводящее к расплавлению с формированием полости внутри.
В результате лечения серозного воспаления ткань почки полностью восстанавливается без последствий. При гнойном поражении и хроническом течении болезни на месте очагов в лучшем случае остается рубцовая ткань, которая не может выполнять функции почек. Орган сморщивается. У пациента постепенно нарастают симптомы почечной недостаточности.
До 70% больных страдают от гипертензии. Почечная гипертония плохо поддается лечению, сопровождается частыми кризами, приводит к осложнениям (инфаркту миокарда, инсульту).
Что представляет собой гломерулонефрит?
Гломерулонефрит в структуре заболеваний почек представляет только 1%, но он является главным «поставщиком» пациентов на гемодиализ и трансплантацию, поскольку быстро приводит к почечной недостаточности и поражает оба органа.
Болезнь считается аутоиммунной, начинается с инфицирования, а далее основные изменения клубочкового аппарата формируются за счет комплексов собственных антител. Главное место поражения – базальная мембрана клубочков, затем распространяется на канальцы.
Блокирование фильтрационной способности и обратного всасывания приводит к потере белка, эритроцитов, нарушению баланса электролитов, зашлакованности организма азотистыми веществами.
Почему возникает гломерулонефрит?
Принято различать 2 вида причин. Инфекционные – болезнь вызывают микроорганизмы с сильными аллергизирующими свойствами. Наиболее часто встречаются:
- стрептококки;
- стафилококки;
- вирусы;
- микоплазма.
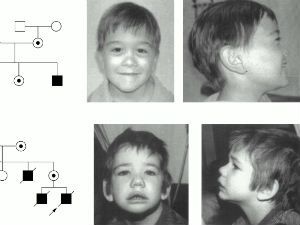
Роль вирусов особенно важна в причине гломерулонефрита у детей. Доказано нефротоксическое действие вирусов:
- гриппа;
- герпеса;
- аденовирусов;
- цитомегаловирусов;
- Коксаки;
- гепатита В и С;
- ВИЧ.
Неинфекционными причинами являются:
- аллергены из пищи, моющих средств;
- промышленные ядохимикаты с солями ртути, свинца;
- анилиновые красители, растворители, лаки;
- алкогольные напитки, наркотики;
- лекарства, изготовленные из яда пчел и змей, вакцины;
- лучевая терапия.
Как вторичное воспаление гломерулонефрит возникает у пациентов с:
- системными болезнями соединительной ткани;
- нарушением метаболизма при амилоидозе, подагре, сахарном диабете;
- болезнями кроветворных органов.
Симптомы гломерулонефрита
Болезнь у взрослых чаще возникает после перенесенной ангины, рожистого воспаления, для детей важна связь со скарлатиной, прививками. Клинические признаки гломерулонефрита складываются из:
- мочевого синдрома – характерные изменения в моче;
- нефротического синдрома (отеки);
- артериальной гипертонии;
- сердечно-сосудистых изменений.
Изменения в моче обнаруживаются раньше других. В осадке появляется повышенное содержание эритроцитов (микрогематурия), белка и цилиндров. При хроническом течении болезни эти проявления уменьшаются, но не исчезают.
[url=http://siberian-health.ru/files/2017/nefrit-poch-4_0.jpg]
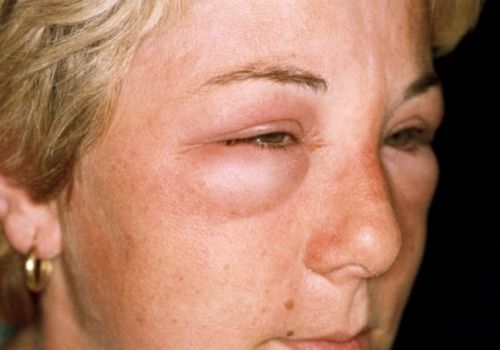
Отеки начинаются с пастозности лица утром
Появляется отечность под глазами, на кистях рук, появляются на веках, в области голеней и стоп, реже формируется асцит (увеличение живота). От выраженности отеков зависит уменьшение выделение мочи (до 200 мл в сутки).
Потеря белка приводит к похудению, общей слабости.
Поражение капилляров и сосудов вызывает повышение диастолического артериального давления, дистрофию миокарда, что проявляется головными болями, кризами, болями в сердце, аритмией.
Накопление шлаковых веществ способствует интоксикации с симптомами:
- тошнотой, рвотой, поносом;
- выраженной слабостью;
- сухостью кожи.
Своевременное лечение острого гломерулонефрита позволяет привести к полному выздоровлению 80% пациентов. У остальных заболевание переходит в хроническую форму.
Хронический гломерулонефрит протекает вяло с периодическими обострениями, кризами. В итоге наступает почечная недостаточность.
Что используют в диагностике?
Диагностика начинается с анализа мочи. При гломерулонефрите характерны описанные выше признаки мочевого синдрома. Пиелонефрит отличается выраженной лейкоцитурией, высоким содержанием бактерий, слизи и переходного эпителия в моче.
В анализе крови лейкоцитоз наиболее высокий при пиелонефрите, эозинофилия — типична для гломерулонефрита. Нарушенные функции проявляются высокой концентрацией в крови креатинина, остаточного азота, снижением белка, анемии.
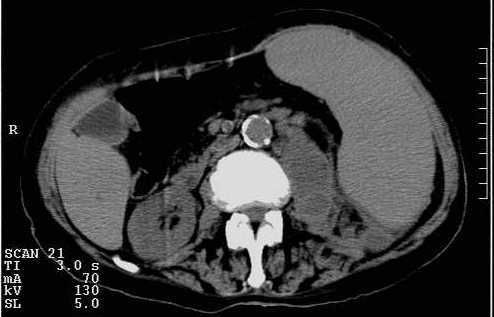
Вид абсцесса левой почки на компьютерной томограмме
Для уточнения формы воспаления используют:
- УЗИ почек;
- микционную цистографию для фиксации рефлюксного потока мочи из мочевого пузыря;
- обзорную и экскреторную урографию;
- компьютерную томографию;
- радиоизотопную диагностику применяют в специализированных центрах.
Как проводят лечение нефрита?
Чтобы правильно лечить заболевание, необходимо точно установить вид воспаления, потому что направления терапии совершенно разные:
- при пиелонефрите — необходимы антибактериальные средства для устранения инфекции, своевременное хирургическое вмешательство при сформировавшемся гнойнике в почках, переходе на окружающую ткань;
- лечение нефрита гломерулярного происхождения — требует приостановки иммунной реакции, нормализации состава клеток с помощью цитостатиков.
Категорически противопоказаны:
- острые блюда;
- солености;
- консервы;
- копченые и жареные мясные изделия;
- наваристые бульоны из мяса и рыбы;
- шоколад;
- алкогольные напитки;
- крепкий чай и кофе.

Мясные и рыбные блюда полезно готовить на пару
Диета в основном овощная, разрешаются:
- некислые фрукты;
- морсы из клюквы;
- молочные супы и каши;
- проваренное нежирное мясо.
Медикаментозное лечение
При пиелонефрите для борьбы с воспалением назначаются:
- антибактериальные средства (включая подбор оптимальных антибиотиков, по показаниям противогрибковые и противовирусные препараты);
- растительные диуретики;
- средства, снижающие артериальное давление;
- препараты с кальцием;
- лекарства, для улучшения кровообращения в почках;
- глюкокортикостероиды при тяжелом течении;
- антигистаминные средства;
- витамины В, С, Р для стимуляции иммунитета.
Гломерулонефрит лечат:
- цитостатиками для снижения агрессии аутоиммунных антител;
- антигистаминными препаратами;
- ингибиторами АПФ для восстановления клубочковой фильтрации;
- антиоксидантами с целью нормализации метаболизма в паренхиматозных клетках;
- гормональными препаратами ряда кортикостероидов для подавления лишнего синтеза антител;
- антикоагулянтами и антиагрегантами для нормализации свертываемости и текучести крови.
Чаще используется совместное комбинированное применение этих средств. Для снятия интоксикации применяют плазмаферез и гемосорбцию.
Оперативное лечение
Хирургическое лечение необходимо при:
- наличии абсцесса или карбункула почки — производят вскрытие через рассеченную капсулу;
- механическом препятствии оттоку — возможны операции по удалению камня, пластике врожденных аномалий, иссечение опухоли.
Для эффективности операции необходимо решить вопрос о необходимости сохранения почки. Учитывается степень ее повреждения, работоспособность парного органа.
При необратимых процессах проводят нефрэктомию (удаление почки)
Народные средства в лечении нефрита
Народные средства разрешены к применению при пиелонефрите в стадии выздоровления или ремиссии для закрепления эффекта от лекарственных препаратов. Применяются отвары из лекарственных растений с бактерицидными свойствами. Подойдут:
- корень солодки;
- листья толокнянки, шалфея;
- птичий горец;
- цветки василька, ромашки аптечной, липы;
- трава полевого хвоща;
- кукурузные рыльца;
- березовые почки;
- ягоды шиповника и можжевельника.
При гломерулонефрите народными средствами пользоваться нельзя. Любые травы увеличивают аллергенную настроенность организма, могут привести к обострению заболевания.
Людям, перенесшим нефрит, необходимо беречь почки всю жизнь. Лучше поддерживать ограничения в еде, не допускать переохлаждения, следить за физическими нагрузками. Ребенку противопоказаны прививки. Контрольные анализы следует сдавать регулярно, по ним врач увидит начало активизации воспаления и своевременно назначит терапию.